帺嶦杊巭懳嶔桳幆幰崸択夛曬崘
乽帺嶦梊杊偵岦偗偰偺採尵乿
暯惉侾係擭侾俀寧
帺嶦杊巭懳嶔桳幆幰崸択夛
嵟廔峏怴擔丂俀侽侽俁擭丂俀寧侾侾擔
傑偢偼丄偙偺僒僀僩偺昁撉儁乕僕丄乽怑応偵偍偗傞帺嶦偺梊杊乿傪偛棗偔偩偝偄丅
偛嶲峫傑偱偵
偳偙傕戝愗側婰弎偱偡偑丄愒帤晹暘偼丄娗棟恖偑廳梫偩偲巚偭偨晹暘偱偡丅
偙偺採尵偦偺傕偺偑儊儞僞儖僿儖僗偲偼壗偐傪嫵偊偰偔傟傑偡丅
偛拲堄両丂尨暥偵偼偙偙偵帵偟偨恾偼偁傝傑偣傫丅埲壓偺恾偼娗棟恖偺僆儕僕僫儖偱偡丅
偼偠傔偵乮帺嶦杊巭懳嶔桳幆幰崸択夛愝抲偺宱堒偲庯巪乯
丂帺嶦偼丄偡傋偰偺崙柉偵偲偭偰婲偙傝摼傞栤戣偱偁傞丅
丂変偑崙偵偍偗傞帺嶦偵傛傞巰朣悢乮岤惗楯摥徣恖岥摦懺摑寁乯偼丄暯惉俋擭偵偼23,494恖偱偁偭偨傕偺偑丄暯惉10擭偵偼俁枩恖傪挻偊丄偦偺屻傕墶偽偄偺忬懺偱偁傞丅媫憹偺尨場偼丄庡偲偟偰丄拞擭抝惈偺帺嶦巰朣悢偺憹壛偱偁傞偑丄栤戣偼偙傟偵偲偳傑傜側偄丅崅楊幰偺帺嶦偼丄変偑崙偵偍偄偰偼丄廬棃偐傜懡偔丄壛懍偡傞崅楊壔偺恑峴偲偲傕偵丄傑偡傑偡寽擮偝傟傞栤戣偲側偭偰偄傞丅傑偨丄帣摱丒巚弔婜偺帺嶦偵娭偟偰偼丄帺嶦偵偮偄偰偺曬摴傗丄桭恖丒桳柤恖摍偺帺嶦偵塭嬁傪庴偗傗偡偔丄彮巕壔幮夛偺拞偱偺戝偒側壽戣偲側偭偰偄傞丅
 丂偙偺傛偆偵丄帺嶦偼丄慡偰偺崙柉偵偲偭偰丄恎嬤偵懚嵼偟摼傞栤戣偱偁傞丅傑偨丄帺嶦偼丄杮恖偵偲偭偰偙偺忋側偄斶寑偱偁傞偩偗偱側偔丄壠懓傗廃埻偺幰偵戝偒側斶偟傒傗崲擄傪傕偨傜偡偲偲傕偵丄幮夛慡懱偵偲偭偰傕戝偒側懝幐偱偁傞丅偙偺偨傔丄岠壥揑側梊杊懳嶔傪幚巤偡傞偙偲偼嬞媫偺壽戣偲側偭偰偄傞丅
丂偙偺傛偆偵丄帺嶦偼丄慡偰偺崙柉偵偲偭偰丄恎嬤偵懚嵼偟摼傞栤戣偱偁傞丅傑偨丄帺嶦偼丄杮恖偵偲偭偰偙偺忋側偄斶寑偱偁傞偩偗偱側偔丄壠懓傗廃埻偺幰偵戝偒側斶偟傒傗崲擄傪傕偨傜偡偲偲傕偵丄幮夛慡懱偵偲偭偰傕戝偒側懝幐偱偁傞丅偙偺偨傔丄岠壥揑側梊杊懳嶔傪幚巤偡傞偙偲偼嬞媫偺壽戣偲側偭偰偄傞丅
丂帺嶦偺尨場偵偮偄偰偼丄摑寁忋丄寬峃栤戣丄宱嵪丒惗妶栤戣丄壠掚栤戣偑忋埵傪愯傔傞偑丄幚嵺偵偼丄恖惗娤丒壙抣娤傗抧堟丒怑応偺偁傝曽摍丄摑寁偵偼尰傟側偄偝傑偞傑側幮夛揑梫場傕塭嬁偟偰偄傞丅偝傜偵丄嬤擭偺帺嶦憹壛偺攚宨偵偼丄乽惗偒傞晄埨乿傗乽傂偲傝傏偭偪乮屒撈姶乯乿偺忬嫷偑懚嵼偟偰偄傞丅偙傟傜偼丄懠偺愭恑彅崙偲摨條丄寴屌側壙抣娤傗彨棃傊偺柧傞偄揥朷傪尒幐偄偑偪側揮姺婜偱偁傞尰戙偵摿挜揑側傕偺偱偁傞偲偄偊傞丅
丂偙偺偨傔丄帺嶦梊杊懳嶔傪悇恑偟偰偄偔偵摉偨偭偰偼丄偙偺傛偆側帺嶦傪庢傝姫偔栤戣傪峫椂偟丄偆偮昦摍懳嶔側偳偺惛恄堛妛揑娤揰偺傒側傜偢丄怱棟妛揑娤揰丄幮夛揑丄暥壔揑丄宱嵪揑娤揰摍偐傜偺丄懡妏揑側専摙偲曪妵揑側懳嶔偑昁梫偲側傞丅
丂杮崸択夛偼丄帺嶦梊杊偺婎杮揑側峫偊曽偵偮偄偰偺採尵傪峴偆偲偲傕偵丄幮夛慡懱偲偟偰帺嶦梊杊偵庢傝慻傓宊婡偲偡傞偙偲傪栚揑偵敪懌偟丄崱擭俀寧埲棃俈夞偵傢偨傝丄帺嶦傗帺嶦梊杊懳嶔偺尰忬偲丄崱屻庢傝慻傓傋偒帺嶦梊杊懳嶔偵偮偄偰丄懡妏揑側専摙傪廳偹偰偒偨丅専摙偵摉偨偭偰偼丄恎嬤偵帺嶦偟偨恖偑偄傞曽乆偺堄尒傗丄抧堟偱偺梊杊妶摦丄宱嵪妛揑尋媶丄幚懺挷嵏尋媶偵偮偄偰偺曬崘摍傪挳庢偡傞婡夛傕愝偗偨丅
丂崱擭俉寧偵偼丄帺嶦梊杊懳嶔偺棟擮傗丄憗媫偵庢傝慻傓傋偒帺嶦梊杊懳嶔傪拞怱偲偟偨乽拞娫偲傝傑偲傔乿傪岞昞偟偨
(http://www.mhlw.go.jp/houdou/2002/08/h0813-1.html乯丅偦偺屻丄帺嶦偺尨場丄攚宨偺懆偊曽摍偵偮偄偰丄偝傜偵専摙傪恑傔丄崱斒丄乽帺嶦梊杊偵岦偗偰偺採尵乿傪偲傝傑偲傔偨偺偱丄偙偙偵曬崘偡傞丅偙偺採尵偑丄懡偔偺崙柉丄愱栧壠丄娭學幰摍偺栚偵怗傟丄崙柉偺怱偺寬峃偺曐帩丒憹恑丄偦偟偰丄帺嶦梊杊偺宊婡偲側傞偙偲傪愗偵婅偆傕偺偱偁傞丅
戞侾復丂帺嶦偺尰忬偲帺嶦梊杊懳嶔偺昁梫惈
戞侾愡丂帺嶦偺尰忬
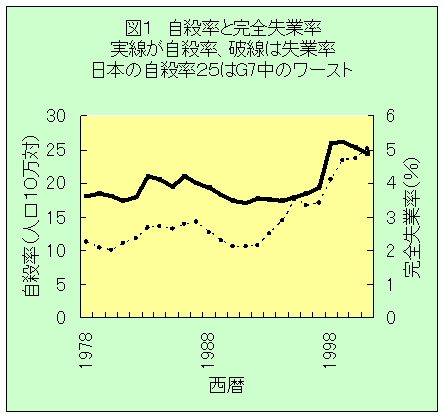
丂岤惗楯摥徣恖岥摦懺摑寁偵傛傞偲丄帺嶦巰朣悢偼丄暯惉俋擭偺23,494恖乮抝惈15,901恖丄彈惈7,593恖乯偐傜暯惉10擭偵31,755恖乮抝惈22,349恖丄彈惈9,406恖乯偲媫憹偟偨丅暯惉13擭偺恖岥摦懺摑寁偵傛傞偲丄帺嶦偼丄巰場偺戞俇埵丄抝彈暿偵尒傞偲丄抝惈偱戞俇埵丄彈惈偱戞俉埵偲側偭偰偄傞丅嬤擭偺帺嶦偺媫憹偼丄45乣60嵨偺拞擭抝惈偺帺嶦巰朣悢偺憹壛偵傛傞偲偙傠偑戝偒偄丅
丂帺嶦偺尨場丒摦婡偲偟偰偼丄寬峃栤戣偑嵟傕懡偔丄宱嵪丒惗妶栤戣丄壠掚栤戣偑偙傟偵懕偔乮寈嶡挕乽帺嶦偺奣梫乿乯丅摿偵丄暯惉俋擭媦傃10擭偵偍偄偰偼丄宱嵪丒惗妶栤戣丄嬑柋栤戣傪摦婡偲偟偨帺嶦傗柍怑幰偺帺嶦偑尠挊偵憹壛偟偰偄傞丅堦曽丄惗柦揑婋尟惈偺崅偄庤抜偵傛傝帺嶦傪恾偭偨傕偺偺丄岾偄媬柦偝傟偨幰偵偮偄偰丄偆偮昦丄摑崌幐挷徢乮惛恄暘楐昦乯媦傃嬤墢幘姵丄傾儖僐乕儖傗栻暔偵傛傞惛恄傗峴摦偺忈奞摍偺惛恄幘姵傪桳偡傞幰偺妱崌偑75亾偱丄拞偱傕偆偮昦偺妱崌偑崅偄偲曬崘偝傟偰偍傝丄帺嶦偼丄惛恄幘姵偲嫮偄憡娭娭學偑偁傞偙偲偑帵嵈偝傟偰偄傞丅
戞俀愡丂帺嶦偺攚宨
侾丏帺嶦憹壛偺帪戙攚宨
 丂尰嵼丄岾偣偺乽傕偺偝偟乿偑曄傢偭偰偒偰偍傝丄暔幙揑朙偐偝傪媮傔傞偲偄偆帪戙偼廔傢傝偮偮偁傞丅強摼丒惗妶悈弨偺岦忋偵傛傝丄暔幙揑梸媮偼枮偨偝傟偮偮偁傞堦曽丄惗偒傞堄枴丒婓朷偲偄偭偨惛恄柺偱偺梸媮偑枮偨偝傟擄偔側偭偰偄傞柺傕偁傞丅傑偨丄怑応傗抧堟偵偍偄偰偼丄恖偲恖偲偺偮側偑傝傗鉐偑敄傟丄拠娫嶌傝偑崲擄側忬嫷偲側偭偰偄傞偙偲傕懡偄丅惗偒傞晄埨傗屒撈姶傪書偊丄扤偵傕憡択偱偒側偄傛偆側忬嫷偵側傞偲丄偝傜偵戝偒側惛恄揑嬯捝偑傕偨傜偝傟傞丅偝傜偵丄幮夛娐嫬偑戝偒偔曄壔偟丄偙傟傑偱偺寴屌側壙抣娤偑幐傢傟傞拞丄偙偺曄壔偵偳偆揔墳偡傞偺偐偲偄偆尰戙恖偺怱偺擸傒偼戝偒偄丅堦曽偱丄挿傃偔晄嫷傪攚宨偲偟偰丄彨棃偵懳偡傞敊慠偲偟偨晄埨傕峀偑偭偰偄傞丅偙偺傛偆側戝恖偺僗僩儗僗偼丄壠懓撪偱巕偳傕偵傕挿婜揑偵怺崗側塭嬁傪媦傏偡偙偲傕寽擮偝傟傞丅
丂尰嵼丄岾偣偺乽傕偺偝偟乿偑曄傢偭偰偒偰偍傝丄暔幙揑朙偐偝傪媮傔傞偲偄偆帪戙偼廔傢傝偮偮偁傞丅強摼丒惗妶悈弨偺岦忋偵傛傝丄暔幙揑梸媮偼枮偨偝傟偮偮偁傞堦曽丄惗偒傞堄枴丒婓朷偲偄偭偨惛恄柺偱偺梸媮偑枮偨偝傟擄偔側偭偰偄傞柺傕偁傞丅傑偨丄怑応傗抧堟偵偍偄偰偼丄恖偲恖偲偺偮側偑傝傗鉐偑敄傟丄拠娫嶌傝偑崲擄側忬嫷偲側偭偰偄傞偙偲傕懡偄丅惗偒傞晄埨傗屒撈姶傪書偊丄扤偵傕憡択偱偒側偄傛偆側忬嫷偵側傞偲丄偝傜偵戝偒側惛恄揑嬯捝偑傕偨傜偝傟傞丅偝傜偵丄幮夛娐嫬偑戝偒偔曄壔偟丄偙傟傑偱偺寴屌側壙抣娤偑幐傢傟傞拞丄偙偺曄壔偵偳偆揔墳偡傞偺偐偲偄偆尰戙恖偺怱偺擸傒偼戝偒偄丅堦曽偱丄挿傃偔晄嫷傪攚宨偲偟偰丄彨棃偵懳偡傞敊慠偲偟偨晄埨傕峀偑偭偰偄傞丅偙偺傛偆側戝恖偺僗僩儗僗偼丄壠懓撪偱巕偳傕偵傕挿婜揑偵怺崗側塭嬁傪媦傏偡偙偲傕寽擮偝傟傞丅
丂帺嶦巰朣悢傪媫憹偝偣偨拞擭抝惈堦斒偵栚傪岦偗傞偲丄偄傢備傞乽拞擭婋婡乿栤戣偑偁傞丅挿擭丄幮夛惗妶傪憲傞拞丄帺傜偺擻椡偺尷奅傗峴偒媗傑傝傪姶偠丄傑偨丄寬峃忋偺栤戣傕尠嵼壔偟偰偔傞丅偝傜偵丄巕偳傕偺帺棫丄攝嬼幰偲偺娭學偺曄壔丄恊偺昦婥傗巰摍丄壠懓偺栤戣傕廳側傞帪婜偱偁傞偙偲偐傜丄怱偺寬峃栤戣傪書偊傗偡偄丅傑偨丄抝惈偼彈惈偵斾傋偰憡択偡傞偙偲帺懱偑抪偢偐偟偄偲峫偊丄憡択偡傞偙偲偵偮偄偰掞峈姶偑戝偒偔丄栤戣傪怺崗壔偟偑偪偱偁傞偲偄偆巜揈傕偁傞丅
俀丏帺嶦偵帄傞怱棟
丂恖偑帺嶦偵帄傞傑偱偵偼丄偝傑偞傑側攚宨偲暋嶨側怱棟揑夁掱偑偁傞丅帺嶦偺恀偺棟桼傪抦傞偙偲偼擄偟偄丅傑偨丄帺嶦傪帺桼堄巚偺尰傟傗屄恖偺慖戰偲偟偰懆偊傞尒曽傕偁傞丅偟偐偟丄帺嶦偟偨幰偺怱棟傪暘愅偟偰偄偔偲丄帺嶦傪帺傜慖傫偩偺偱偼側偔丄捛偄媗傔傜傟丄偳偙偵傕峴偒応偑側偔側傝丄桞堦偺夝寛嶔偑帺嶦偟偐側偄偲偄偆忬懺偵捛偄崬傑傟傞夁掱偑尒偊偰偔傞丅偝傜偵丄幮夛揑側偮側偑傝偺尭彮傗帺暘偑惗偒偰偄偰傕栶偵棫偨側偄偲偄偆堄幆丄偄傢備傞栶妱憆幐姶偐傜丄婋婡揑側忬嫷偵傑偱捛偄崬傑傟偰偟傑偆夁掱丄偁傞偄偼媡偵丄栶妱傪攚晧偄偡偓偰丄懴偊偒傟側偔側傞偲偄偭偨夁掱傕柧傜偐偵側傞丅傑偨丄偙偺傛偆側夁掱偱偆偮昦傪敪徢偟丄惓忢側敾抐偑偱偒側偔側傞偙偲傕懡偄丅帺嶦偼丄帺桼堄巚偵婎偯偔峴堊偲偄偆傛傝偼丄偄傢偽乽捛偄崬傑傟偰偺巰乿偱偁傞偲峫偊傜傟傞丅
丂偙偺傛偆側忬懺偵捛偄崬傑傟傞慜偵廃埻偺恖偵憡択偱偒傟偽丄傑偨丄捛偄偙傑傟偰傕丄乬傕偆巰傫偱偟傑偄偨偄乭偲偄偆杮恖偺僒僀儞偵廃埻偺恖偑婥偯偔偙偲偑偱偒傟偽丄帺嶦偵帄傞偙偲傪夞旔偡傞偙偲偑偱偒傞偲巚傢傟傞丅
帺嶦偺儕僗僋乮崅嫶徦桭埾堳丗乽帺嶦偺僒僀儞傪撉傒偲傞乿乯
侾乯 帺嶦枹悑楌 丗帺嶦枹悑偺忬嫷丄曽朄丄堄恾丄廃埻偐傜偺斀墳摍傪専摙丅
俀乯 惛恄幘姵偺婛墲丗婥暘忈奞丄摑崌幐挷徢丄恖奿忈奞丄傾儖僐乕儖埶懚徢丄栻暔埶懚徢摍丅
俁乯 僒億乕僩晄懌 丗枹崶幰丄棧崶幰丄攝嬼幰偲偺暿棧丅嬤恊幰偺巰朣傪嵟嬤宱尡丅
係乯 惈暿 丗帺嶦婛悑幰丗抝亜彈丂帺嶦枹悑幰丗彈亜抝
俆乯 擭楊 丗擭楊偑崅偔側傞偲偲傕偵丄帺嶦巰朣棪傕忋徃偡傞丅
俇乯 憆幐懱尡 丗宱嵪揑懝幐丄抧埵偺幐捘丄昦婥傗奜彎丄嬤恊幰偺巰朣丄慽徸傪婲偙偝傟傞摍丅
俈乯 帺嶦偺壠懓楌 丗嬤恊幰偵帺嶦幰偑懚嵼偡傞偐丠乮抦恖偵帺嶦幰傪擣傔傞偐乯
俉乯 帠屘孹惈 丗帠屘傪杊偖偺偵昁梫側慬抲傪晄拲堄偵傕庢傜側偄丅枬惈幘姵偵懳偡傞梊杊偁傞偄偼堛妛揑側彆尵傪柍帇偡傞丅
戞俁愡丂側偤丄帺嶦梊杊懳嶔傪幚巤偡傞偺偐
丂帺嶦偼丄杮恖偵偲偭偰偙偺忋側偄斶寑偱偁傞偩偗偱側偔丄壠懓傗廃埻偺幰偵寁傝抦傟側偄戝偒側斶偟傒傗崲擄傪傕偨傜偡傕偺偱偁傞丅傑偨丄幮夛慡懱偵偲偭偰傕戝偒側懝幐偲側傞丅偟偨偑偭偰丄岠壥揑側梊杊懳嶔傪幚巤偡傞偙偲偼嬞媫偺壽戣偱偁傞丅
丂惛恄壢堛偺椪彴宱尡偵傛傞偲丄乽帺嶦偟偨偄乿偲慽偊傞恖偼丄乽巰偵偨偄乿偲尵偄側偑傜傕乽惗偒偨偄乿偲偄偆婥帩偪偲偺娫傪旕忢偵寖偟偔梙傟摦偄偰偍傝丄怺偄嬯偟傒傗晄埨傪書偊偰偄傞丅傑偨丄偆偮昦傪敪徢偟偰丄巰偵偨偄婥帩偪偑弌偰偒偨恖偱偁偭偰傕丄帯椕偑岠傪憈偟丄巰偵偨偄婥帩偪偑徚偊偰偟傑偆偲偄偆偙偲偑懡偄丅偙偺傛偆偵丄乽巰偵偨偄乿偲偄偆恖傪媬偆曽嶔偼懚嵼偟偰偍傝丄偙傟偵婎偯偒丄帺嶦梊杊懳嶔傪峴偆昁梫偑偁傞丅
丂帺嶦偼丄廃埻偺幰偵傕偝傑偞傑側塭嬁傪梌偊傞丅摿偵丄巕偳傕偺帺嶦偼丄壠懓傗桭恖偵挿婜娫偵傢偨傞惛恄揑側塭嬁傪梌偊懕偗丄傑偨丄恊偺帺嶦偼丄巕偳傕偺怱偵戝偒側彎傗帺愑姶傪巆偡偙偲傕懡偄丅乽偁偟側偑堢塸夛乿偱妶摦偡傞帺嶦巰朣幰偺堚帣偺堦恖偑丄乽懠偺恖偵帺暘払偲摨偠傛偆側嬯偟傒偼偝偣偨偔側偄丅偦偆偄偆巚偄偐傜丄帺嶦幰傪尭傜偟偨偄偲偄偆巚偄偵嬱傝棫偰傜傟偰丄偢偭偲帺嶦梊杊偺偨傔偺妶摦傪傗偭偰偒傑偟偨丅乿偲岅偭偨傛偆偵丄壠懓傗廃埻偺斶偟傒傗嬯偟傒偼寁傝抦傟側偄丅偙偺傛偆側晄岾側帠懺傪杊偖堄枴偱丄帺嶦梊杊懳嶔偺昁梫惈偼戝偒偄丅
戞俀復丂帺嶦梊杊懳嶔
戞侾愡丂帺嶦梊杊懳嶔偺栚揑
丂帺嶦梊杊懳嶔偺嵟廔揑側栚揑偼丄奺擭楊偵偍偄偰帺嶦巰朣棪傪尭彮偝偣傞偙偲偱偁傞偑丄偦偺偨傔偵偼丄屻弎偡傞偝傑偞傑側懳嶔偺愊傒廳偹偑昁梫偱偁傞丅偙傟傜偺懳嶔傪堦偮堦偮恑傔傞偙偲偵傛傝丄帺嶦巰朣棪偺尭彮偲偲傕偵丄偡傋偰偺恖乆偑傛傝寬峃偱曢傜偟傗偡偔丄惗偒偑偄傪帩偰傞幮夛偺幚尰偑恾傜傟傞偙偲偲側傞丅
丂丂乮嶲峫乯 暯惉12擭乮2000擭乯偵嶔掕偝傟偨乽21悽婭偵偍偗傞崙柉寬峃偯偔傝塣摦乮寬峃擔杮俀侾乯乿偵偍偄偰偼丄暯惉22擭乮2010擭乯傑偱偵帺嶦偵傛傞巰朣悢傪俀枩俀愮恖偵尭傜偡偙偲丄傑偨摨擭偵嶔掕偝傟偨乽寬傗偐恊巕俀侾乿偵偍偄偰傕丄10戙偺帺嶦巰朣棪傪尭彮偡傞偙偲偑丄栚昗偲偟偰愝掕偝傟偰偄傞丅
戞俀愡丂帺嶦梊杊懳嶔偺棟擮媦傃帇揰
丂帺嶦梊杊懳嶔偺幚巤偵摉偨傝丄帺嶦傪峫偊偰偄傞恖偑偳偆偄偆忬嫷偵偁傞偐偲偄偆偙偲傪棟夝偡傞搘椡偑昁梫偱偁傞丅帺嶦傪峫偊偰偄傞恖偼丄摨帪偵偄偐偵惗偒傞偐傪峫偊偰偄傞偲偄傢傟偰偍傝丄帺嶦傪峫偊偰偄傞恖傪娷傔偰偡傋偰偺恖乆偵懳偟丄惗偒傞桬婥偲椡傪庢傝栠偝偣傞傛偆側巟墖懱惂傗娐嫬傪偮偔偭偰偄偔偙偲偑廳梫偱偁傞丅堦恖傂偲傝偑幮夛傗懠幰偲偺偮側偑傝傪帩偮偨傔偺巟墖丄帺嶦傪峫偊偰偄傞恖傊偺揔愗側巟墖丄晄岾偵偟偰帺嶦偑峴傢傟偨応崌偺廃埻偺幰偵懳偡傞揔愗側巟墖摍傪恑傔傞偲摨帪偵丄偙傟傜偺巟墖偑墌妸偵峴傢傟傞傛偆側娐嫬偯偔傝偑昁梫偱偁傞丅
丂傑偨丄惗柦偺懜偝傗惗偒傞偙偲偺堄枴傪峫偊丄惗偒傞屩傝偲帺怣傪堢偰傞嫵堢傗怱偺寬峃栤戣偵娭偡傞惓偟偄抦幆偺晛媦丒孾敪摍丄怱偺寬峃偺曐帩丒憹恑偵娭偡傞庢慻傕廳梫偱偁傞偙偲偼尵偆傑偱傕側偄丅偝傜偵丄帺嶦巰朣幰偺憹壛偵偼丄乽惗偒傞晄埨乿傗乽傂偲傝傏偭偪乮屒撈姶乯乿偺忬嫷偑攚宨偵偁傞偙偲偐傜丄恖偺怱偑朙偐偵堢偪丄岎棳偡傞偙偲偑偱偒傞傛偆側丄恖偲恖偲偺鉐傪廳帇偟偨乽壏偐側幮夛偯偔傝乿偑昁梫偱偁傞丅偨偲偊偽丄乽惗偒傞偙偲傪巟偊傞乿偲偄偆偙偲傪嫟捠偺僥乕儅偵偟偰丄抧堟偺寬峃偯偔傝妶摦傪敪揥偝偣偨拠娫偯偔傝丄嶲壛堄幆丒栶妱堄幆傪堢偰傞傛偆側抧堟妶摦摍丄惗偒傞椡傪庢傝栠偣傞傛偆側妶摦傕梫媮偝傟偰偄傞丅
丂帺嶦傪岠壥揑偵梊杊偟偰偄偔偨傔偵偼丄帺嶦偺幚懺傪宲懕揑偵攃埇偟偮偮丄懡妏揑側帇揰偐傜懳嶔傪専摙偡傞昁梫偑偁傞丅
丂仜 幚巤庡懱偵偮偄偰
丂丂丒 崙柉丄曐寬堛椕暉巸娭學婡娭丄嫵堢娭學婡娭丄儅僗儊僨傿傾丄帠嬈幰抍懱丄楯摥慻崌丄帠嬈応丄儃儔儞僥傿傾抍懱丄崙媦傃抧曽岞嫟抍懱摍偑偦傟偧傟偺摿惈傪妶偐偟偰栶妱暘扴傪恾傝偮偮丄憡屳偺楢実傪廳帇偡傞帇揰
丂仜 懳徾幰偵偮偄偰
丂丂丒 帺嶦傪峫偊偰偄傞恖傗丄帺嶦枹悑幰丄偦偺壠懓丒桭恖摍偺廃埻偺幰丄偝傜偵帺嶦巰朣幰偺壠懓丒桭恖摍偺廃埻偺幰丄奺乆偺僯乕僘偵墳偠偨巟墖偲娐嫬偯偔傝傪峴偆帇揰
丂丂丒 崙柉奺憌偵懳偟丄怱偺寬峃栤戣偵娭偡傞惓偟偄棟夝傪晛媦丒孾敪偡傞帇揰
丂仜 懳嶔傪峴偆応偵偮偄偰
丂丂丒 屄恖偵懳偡傞懳嶔偵偲偳傑傜偢丄壠懓丒抧堟丒怑応偱偺巟墖丄娐嫬偯偔傝摍丄幮夛慡懱偱懳嶔傪幚巤偟偰偄偔帇揰
丂仜 尨場傪摜傑偊偨懳嶔偺嵼傝曽偵偮偄偰
丂丂丒 幚懺挷嵏摍偵傛傝帺嶦偺攚宨丒尨場傪廫暘偵柧傜偐偵偟偮偮丄揔愗偵懳嶔傪婇夋偡傞帇揰
丂丂丒 帺嶦偺攚宨偲偟偰廳梫側乽偆偮昦乿偵娭偡傞懳嶔偺悇恑摍傪娷傔丄帺嶦偺攚宨丒尨場偵墳偠偰懳嶔傪幚巤偟偰偄偔帇揰
丂仜 抜奒暿偺梊杊懳嶔偵偮偄偰
丂丂丒 梊杊堛妛偱梡偄傜傟傞堦師丄擇師媦傃嶰師梊杊偺峫偊曽偲摨條偵丄帺嶦偺尨場摍傪昡壙偟丄帺嶦偺奧慠惈偑掅偄抜奒偱偦偺梊杊傪恾傞偙偲乮晛媦丒孾敪傗嫵堢丗僾儕儀儞僔儑儞乯丄尰偵婲偙傝偮偮偁傞帺嶦偺婋尟偵夘擖偟丄帺嶦傪杊偖偙偲乮婋婡夘擖丗僀儞僞乕儀儞僔儑儞乯丄晄岾偵偟偰帺嶦偑惗偠偰偟傑偭偨応崌偵懠偺恖偵梌偊傞塭嬁傪嵟彫尷偲偟丄怴偨側帺嶦傪杊偖偙偲乮帠屻懳嶔丗億僗僩儀儞僔儑儞乯偺俁偮偺抜奒偵墳偠丄懳嶔傪幚巤偡傞帇揰
戞俁愡丂帺嶦梊杊懳嶔
侾丏 幚懺攃埇
丂帺嶦梊杊偵栶棫偮偐偨偪偱丄帺嶦偺幚懺攃埇傪惓妋偵峴偆偙偲偑昁梫晄壜寚偱偁傞丅帺嶦偺攚宨偼暋嶨偱偁傝丄杮恖偵懏偡傞梫場乮惈奿丄擭楊丄幘姵丄怑嬈摍乯丄杮恖偲壠懓傗廃埻偺幰偲偺娭學丄杮恖傪庢傝姫偔娐嫬偑暋崌揑偵娭學偟偰偄傞偲峫偊傜傟傞丅偟偐偟丄婛懚偺摑寁偼丄帺嶦偺幚懺夝柧傪栚揑偲偡傞傕偺偱偼側偔丄偙傟傜偺摑寁偐傜偼偙偺傛偆側忣曬傪摼傞偙偲偼偱偒側偄丅
丂偙偺偨傔丄帺嶦偺幚懺傪惓妋偐偮宲懕揑偵攃埇偡傞偨傔偺挷嵏尋媶偑昁梫偱偁傞丅偨偲偊偽丄帺嶦偺幚懺攃埇偵摿堎揑側曽朄偲偟偰丄帺嶦巰朣幰偺乽怱棟妛揑朥専乿偲偄偆愱栧揑側挷嵏曽朄偑偁傞偑丄偙偺曽朄偵偮偄偰偼丄摼傜傟傞挷嵏寢壥偺幙丄僾儔僀僶僔乕偺妋曐丄挷嵏懳徾幰偲側傞帺嶦巰朣幰偺壠懓傗廃埻偺幰偺晧扴摍丄懡妏揑偵桳梡惈傗幚巤曽朄摍偺娤揰偐傜専摙傪懕偗傞昁梫偑偁傞丅傑偨丄帺嶦枹悑幰偺偆偪丄媬柦媬媫僙儞僞乕偱恌椕傪庴偗偰偄傞幰偼丄崅搙側堛椕偵傛傝傛偆傗偔媬柦偝傟偨幰偑庡偱偁傞偨傔丄偦偺幚懺偼帺嶦巰朣幰偲偒傢傔偰椶帡偟偰偍傝丄帺嶦偺幚懺傪攃埇偱偒傞挷嵏懳徾幰偲側傝摼傞丅懠偵巰懱専埬偺忣曬傪婎偵偟偨朄堛妛椞堟偱偺挷嵏傗丄巰朣昜偺妶梡摍傕峫偊傜傟傞丅
丂慡崙揑側幚懺攃埇傪岠棪椙偔峴偆偵偼丄崙棫偺尋媶婡娭摍偑拞怱偲側偭偰丄惛恄曐寬暉巸僙儞僞乕丄曐寬強丄媬柦媬媫僙儞僞乕傪娷傓堛椕婡娭丄帠嬈応丄堛巘夛摍偲偺楢実偵傛傝懡妏揑偵恑傔偰偄偔偙偲偑昁梫偱偁傞偲峫偊傜傟傞丅摨帪偵丄抧堟偵傛傝帺嶦偺幚懺偑堎側傞偙偲偐傜丄抧堟偺幚忣偵墳偠偨帺嶦梊杊偺偨傔偺慻怐偯偔傝傕擮摢偵抲偒丄抧堟偺攃埇傪峴偆偙偲傕昁梫偱偁傞丅
俀丏 晛媦丒孾敪傗嫵堢
乮侾乯 怱偺寬峃栤戣偵娭偡傞惓偟偄棟夝偺晛媦丒孾敪
丂(1) 昁梫惈
丂偆偮昦摍偺怱偺寬峃栤戣傗偦傟偵婲場偡傞帺嶦偺栤戣偼丄扤傕偑書偊摼傞恎嬤側栤戣偱偁傝丄偙偆偟偨揰傪崙柉堦恖傂偲傝偑擣幆偡傞偙偲偼丄帺嶦梊杊偵偲偭偰廳梫偱偁傞丅帺嶦栤戣偼丄偳偙偺崙偱傕僞僽乕偲偝傟傞孹岦偵偁傞偑丄僞僽乕偲偟偰奧傪偣偢丄偙傟傪惓柺偐傜偲傜偊丄偦偺惓偟偄棟夝偺晛媦丒孾敪偵椡傪擖傟傞偙偲偑廳梫偱偁傞丅
丂帺嶦偺婋尟惈偑崅偄恖乆偵懳偡傞懳嶔乮僴僀儕僗僋傾僾儘乕僠乯偵壛偊丄崙柉慡懱偵摥偒偐偗傞偙偲乮億僺儏儗乕僔儑儞傾僾儘乕僠乯偼丄崙柉慡懱偺帺嶦偺儕僗僋傪壓偘傞偲偄偆堄枴偱岠壥揑偲峫偊傜傟傞丅偮傑傝丄僴僀儕僗僋偲峫偊傜傟偰偄側偄戝懡悢偺幰偵傕慡偔帺嶦偺儕僗僋偑側偄傢偗偱偼側偔丄寢壥揑偵帺嶦傪慖傫偱偟傑偆幰傕丄偙偺戝懡悢偺廤抍偺拞偵懡偔懚嵼偡傞偐傜偱偁傞丅
丂(2) 僙儖僼働傾
丂崙柉堦恖傂偲傝偑怱偺寬峃栤戣偺廳梫惈傪擣幆偡傞偲偲傕偵丄夁忚側僗僩儗僗摍偺怱偺寬峃栤戣傪書偊偨応崌偵丄帺傜婥偯偒丄揔愗偵懳墳偱偒傞偙偲傕丄帺嶦梊杊偵偲偭偰廳梫偱偁傞丅偦偺偨傔偵偼丄帺傜怱偺寬峃偵娭怱傪帩偪丄栤戣偑惗偠偨応崌偵偼丄壠懓傗廃埻偺幰偵憡択偟偨傝丄埆壔偡傞慜偵抧堟丒怑堟偺揔愗側婡娭乮曐寬強丄惛恄曐寬暉巸僙儞僞乕丄帣摱憡択強丄巗挰懞丄堛椕婡娭丄妛峑丄帠嬈応丄楯嵭昦堾丄嶻嬈曐寬悇恑僙儞僞乕丄抧堟嶻嬈曐寬僙儞僞乕摍乯偵憡択偟偨傝偡傞傛偆偵晛媦丒孾敪傪峴偆偙偲偑昁梫偱偁傞丅
丂(3) 僙儖僼働傾偺巟墖
丂怱偺寬峃栤戣傪書偊偨応崌偵婥寉偵憡択偱偒傞傛偆偵丄抧堟丒怑堟偺憡択婡娭丄憡択曽朄摍偑廃抦偝傟傞傛偆側庢慻傪丄暯慺偐傜奺婡娭偼怱偑偗傞昁梫偑偁傞丅摿偵丄怱偺寬峃栤戣傪書偊偨嵺偵丄愱栧壠偱偁傞惛恄壢傪庴恌偡傞偙偲偵掞峈姶偺偁傞幰偑懡偄偙偲偐傜丄惛恄壢僾儔僀儅儕働傾傪晛媦偟丄婥寉偵庴恌偱偒傞傛偆側娐嫬偯偔傝偑昁梫偱偁傞丅傑偨丄杮恖偑憡択偟擄偄応崌偵偼丄壠懓傗廃埻偺幰偵傛傞揔愗側懳墳偑昁梫偱偁傞丅偝傜偵丄抧堟偵偍偗傞僒億乕僩僌儖乕僾偺妶摦摍恎嬤側巟墖懱惂偺妶梡傕峫偊傜傟傞丅
丂(4) 晛媦丒孾敪偺幚巤
丂怱偺寬峃栤戣偵娭偡傞惓偟偄棟夝偺晛媦丒孾敪偵摉偨偭偰偼丄抧堟丒怑堟偵偍偗傞寬峃恌抐傗寬峃嫵堢偺婡夛丄乽偄偺偪偺擔乮侾俀寧侾擔乯乿丄億僗僞乕丄僷儞僼儗僢僩丄僀儞僞乕僱僢僩摍丄偁傜備傞庤抜傪妶梡偡傞偙偲偑昁梫偱偁傞丅
乮俀乯帣摱丒巚弔婜偵偍偗傞棷堄帠崁
丂(1) 怱偺宍惉傪廳帇偟偨嫵堢偲怱偺寬峃栤戣偵娭偡傞惓偟偄棟夝偺晛媦丒孾敪
丂帺嶦梊杊傪敪払傗惉挿偺娤揰偐傜峫偊偨応崌丄巕偳傕偺崰偐傜丄帺暘傜偟偝傪妋棫偟丄帺傜偺崲擄傗嵙愜丄僗僩儗僗摍傪崕暈偟揔愗偵懳張偡傞椡傪梴偆昁梫偑偁傞丅偦偺堦曽偱丄懠偺恖傪巟墖偟丄懠偺恖偲娭傢傝崌偄丄偲傕偵彆偗崌偭偰惗偒傞乽嫟彆偺姶妎乿傪攟偆偙偲傕戝愗偱偁傞丅傑偨丄惗柦偺懜偝傗惗偒傞偙偲偺愊嬌揑側堄枴傪峫偊丄惗偒傞屩傝偲帺怣傪堢偰傞側偳怱偺宍惉傪廳帇偟偨嫵堢傗怱偺寬峃栤戣偵娭偡傞惓偟偄棟夝偺晛媦丒孾敪傕昁梫偱偁傞丅偙傟傜偼丄壠掚娐嫬傗妛峑娐嫬偺拞偱攟傢傟傞傕偺偱偁傝丄偝傑偞傑側婡夛傗庤抜傪捠偠偰嫵堢偺廩幚傪恾傞偙偲偑昁梫偱偁傞丅偙傟傜偑丄怱偺寬峃栤戣偵懳偡傞曃尒偺夝徚偵傕偮側偑傞偙偲偲側傞丅
丂(2) 帺嶦梊杊嫵堢偺壜擻惈
丂妛峑摍帣摱惗搆傪庢傝姫偔娐嫬偵偍偄偰丄帺嶦梊杊傪捈愙偺栚揑偲偡傞嫵堢偵庢傝慻傓昁梫偑偁傞偲偺巜揈偑偁傞丅椺偊偽丄墷暷偱偼丄帺嶦梊杊偺嫵堢偑巕偳傕偺抜奒偐傜妛峑偱峴傢傟偰偄傞崙傕偁傞丅偦偺庡側撪梕偼丄(1)帺嶦偺幚懺偵偮偄偰抦傞丄(2)帺嶦偵偮側偑傞傛偆側婋尟側忬懺偑丄恖惗偺拞偱婲偙傝摼傞偙偲傪抦傞丄(3)桭恖偺帺嶦偺婋尟偵婥偯偄偨帪偺懳張朄傪儘乕儖僾儗乕摍偺庤朄傪梡偄偰峫偊傞丄(4)抧堟偵偳偺傛偆側娭學婡娭偑偁傞偐傪抦傞丄摍乮崅嫶徦桭埾堳乽惵彮擭偺偨傔偺帺嶦梊杊儅僯儏傾儖乿乯偱偁傞丅変偑崙偵偍偗傞庢慻傪専摙偡傞忋偱丄偙偺傛偆側奀奜偺庢慻傕嶲峫偲偟偰偄偔偙偲偑朷傑傟傞丅
俁丏婋婡夘擖
乮侾乯偆偮昦摍懳嶔
丂(1) 昁梫惈
丂帺嶦偺婋尟惈乮儕僗僋乯偑崅偄恖傪憗婜偵敪尒偟丄婋婡夘擖偡傞偲偄偆庢慻乮僴僀儕僗僋傾僾儘乕僠乯偵傛傝丄栚偵尒偊傞岠壥偑婜懸偱偒傞偲峫偊傜傟傞丅帺嶦巰朣幰偵偆偮昦傪姵偭偰偄傞幰偑懡偄偙偲丄偆偮昦偺帯椕朄偑妋棫偝傟偰偄傞偙偲丄堦晹偺抧堟偱偼丄偆偮昦摍偺栤戣傪帩偮幰傊偺懳嶔偵傛傝帺嶦梊杊偵堦掕偺岠壥傪偁偘偰偄傞偙偲偐傜丄偙偆偟偨帠椺傕嶲峫偵偟偮偮丄憗媫偵偆偮昦摍傊偺懳嶔偺廩幚偵庢傝慻傓傋偒偱偁傞丅
丂偆偮昦偺僒僀儞
亂帺暘偱姶偠傞徢忬亃
桱偆偮丄婥暘偑廳偄丄婥暘偑捑傓丄斶偟偄丄僀儔僀儔偡傞丄尦婥偑側偄丄廤拞椡偑側偄丄岲偒側偙偲傕傗傝偨偔側偄丄嵶偐偄偙偲偑婥偵側傞丄戝帠側偙偲傪愭憲傝偡傞丄暔帠傪埆偄傎偆傊峫偊傞丄寛抐偑壓偣側偄丄埆偄偙偲傪偟偨傛偆偵姶偠偰帺暘傪愑傔傞丄巰偵偨偔側傞丄柊傟側偄
亂廃傝偐傜傒偰傢偐傞徢忬亃
昞忣偑埫偄丄椳傕傠偄丄斀墳偑抶偄丄棊偪拝偒偑側偄丄堸庰検偑憹偊傞
亂恎懱偵弌傞徢忬亃
怘梸偑側偄丄曋旈偑偪丄恎懱偑偩傞偄丄旀傟傗偡偄丄惈梸偑側偄丄摢捝丄摦湩丄堓偺晄夣姶丄傔傑偄丄岮偑姡偔
丂(2) 帺嶦偺婋尟惈偑崅偄恖偺壠懓傗廃埻偺幰偺栶妱
丂壠懓傗廃埻偺幰偑丄帺嶦傪峫偊偰偄傞恖偺僒僀儞乮婛弎偺乽帺嶦偺儕僗僋乿傗乽偆偮昦偺僒僀儞乿傪嶲徠乯偵憗偔婥偯偒丄憡択婡娭傗堛椕婡娭偵偮側偘傞摍揔愗偵懳墳偡傞偙偲偼嬌傔偰廳梫偱偁傞丅偙偺偨傔丄扤傕偑偙傟傜偺僒僀儞傪抦偭偰偄傞偙偲偑昁梫偱偁傞丅扤偵偱傕婲偙傝摼傞僒僀儞偱偁傞偐傜偲寉帇偣偢丄偙傟傜偼媬偄傪媮傔傞嫨傃惡偱偁傞偲恀寱偵庴偗巭傔傞傋偒偱偁傞丅
丂(3) 婋婡夘擖偟摼傞愱栧壠摍
丂帺嶦偺儕僗僋偑崅偄恖傪憗婜偵敪尒偟丄婋婡夘擖偟摼傞棫応偵偁傞愱栧壠摍偼丄
傾丏曐寬堛椕娭學廬帠幰摍
堛椕婡娭丗惛恄壢堛丄偐偐傝偮偗堛丄彆嶻巘丄娕岇巘丄椪彴怱棟媄弍幰摍
抧堟 丗曐寬強丒惛恄曐寬暉巸僙儞僞乕丒巗挰懞偺堛巘丄曐寬巘丄彆嶻巘丄娕岇巘丄惛恄曐寬暉巸巑摍
帠嬈応 丗嶻嬈堛丄嶻嬈曐寬僗僞僢僼丄娗棟娔撀幰摍丄帠嬈応摍偐傜偺憡択偵懳墳偡傞楯嵭昦堾丒嶻嬈曐寬悇恑僙儞僞乕丒抧堟嶻嬈曐寬僙儞僞乕偺憡択扴摉幰摍
妛峑 丗嫵桜丄梴岇嫵桜丄妛峑堛丄僗僋乕儖僇僂儞僙儔乕摍
僀丏偦偺懠偺怑庬
暉巸帠柋強丒徚旓惗妶僙儞僞乕摍偺憡択扴摉幰丄幮夛暉巸嫤媍夛怑堳丄朄棩憡択扴摉幰丄柉惗埾堳摍
偑丄偁偘傜傟傞丅曐寬堛椕娭學怑庬偼傕偪傠傫偺偙偲丄偦偺懠偺怑庬偵偮偄偰傕丄偆偮昦傗帺嶦偵偮偄偰偺婎杮揑側抦幆傪帩偪丄憡択婡娭偺徯夘摍傪峴偆偙偲偑婜懸偝傟傞丅
丂(4) 惛恄壢堛摍偲偐偐傝偮偗堛丒嶻嬈堛
丂怱偺寬峃栤戣傪書偊傞偲恎懱徢忬偑弌傞偙偲傕懡偄偨傔丄惛恄壢堛摍傛傝丄撪壢堛摍偺偐偐傝偮偗堛丒嶻嬈堛傪庴恌偡傞偙偲偑懡偄丅尰偵丄帺嶦巰朣幰偺懡偔偑埲慜偵壗傜偐偺恎懱徢忬傪庡慽偲偟偰惛恄壢埲奜偺堛椕婡娭傪庴恌偟偰偄傞丅偟偨偑偭偰丄偐偐傝偮偗堛丒嶻嬈堛偑揔愗偵弶婜懳墳傪峴偄丄徢忬偵墳偠偰丄揔愗偵惛恄壢堛摍傊徯夘偡傞偙偲偑廳梫偱偁傝丄偐偐傝偮偗堛丒嶻嬈堛偲惛恄壢堛摍偲偺擔崰偐傜偺楢実嫮壔偑昁梫偱偁傞丅
丂(5) 婋婡夘擖偟摼傞愱栧壠摍偺帒幙岦忋偺曽朄
丂偐偐傝偮偗堛丒嶻嬈堛偼丄偆偮昦摍偺揔愗側恌抐媦傃帯椕傪峴偄丄昁梫側応崌偵偼丄愱栧壠傊偺徯夘傪揔愗偵幚巤偱偒傞傛偆丄偆偮昦摍偺懳嶔偵娭偡傞儅僯儏傾儖傗尋廋摍傪妶梡偟丄帺傜偺抦幆丒媄弍偺岦忋傪恾傞傋偒偱偁傞丅傑偨丄堛巘夛摍偑拞怱偲側偭偰惗奤嫵堢傪悇恑偡傞偙偲偑朷傑偟偄丅
丂抧堟丄帠嬈強丄妛峑偺曐寬堛椕娭學廬帠幰摍偼丄憗婜偵怱偺寬峃栤戣偵婥偯偒丄愱栧壠傪徯夘偡傞摍丄揔愗側懳墳偑偱偒傞傛偆偵丄儅僯儏傾儖傗尋廋摍傪妶梡偟偮偮丄帺嶦梊杊傗偆偮昦摍偵娭偡傞抦幆丄懳墳媄弍偺岦忋傪恾傞偙偲偑廳梫偱偁傞丅
丂傑偨丄怱偺寬峃栤戣偩偗偱側偔丄宱嵪丒惗妶栤戣傗壠掚栤戣摍傕帺嶦偺攚宨偲側傞偨傔丄偙傟傜偺栤戣傪埖偆抧堟偺怑庬偵偮偄偰傕丄怱偺寬峃栤戣偵娭偡傞僒僀儞偵婥偯偒丄憡択婡娭傗堛椕婡娭傪徯夘偱偒傞傛偆丄帺嶦梊杊傗偆偮昦摍偵娭偡傞嵟掅尷偺抦幆傪帩偮偲偲偲傕偵丄憡択婡娭傗堛椕婡娭偵娭偡傞忣曬傪曐桳偟偰偄傞偙偲偑廳梫偱偁傞丅
丂怱偺寬峃栤戣傪帩偮幰偺憡択傗偦偺敪尒偵娭傢傞幰偼丄帺恎偺僗僩儗僗傕懡偔側傝偑偪偱偁傞偨傔丄憡屳偵巟偊崌偊傞傛偆側婡夛傪帩偮搘椡傪偡傞摍丄僗僩儗僗偑寉尭偝傟丄揔愗側懳墳傪宲懕偱偒傞傛偆偵岺晇傪峴偆偙偲傕廳梫偱偁傞丅
丂(6) 抧堟偵偍偗傞懱惂偯偔傝
丂帺嶦偺儕僗僋偑崅偄幰偵憗婜偵懳墳偡傞偨傔偺婡夛偲偟偰丄曐寬強丄巗挰懞摍偵傛傞朘栤巜摫傗廧柉寬恌丄寬峃嫵堢丒寬峃憡択偺婡夛偺妶梡偑峫偊傜傟傞丅堦晹偺抧堟偱偼丄偙偺傛偆側婡夛偵寬峃嫵堢丒寬峃憡択偺堦娐偲偟偰丄娙扨側僠僃僢僋昞傪梡偄偰丄儕僗僋偺崅偄幰偺敪尒傪峴偄懳嶔偵寢傃偮偗偰偄傞丅愭峴帠椺傪嶲峫偵偟偮偮丄偆偮昦偵娭偡傞巊偄傗偡偄娙堈僠僃僢僋朄傪奐敪偟丄偆偮昦摍懳嶔偺儅僯儏傾儖摍偲偲傕偵晛媦偡傞偙偲偑廳梫偱偁傞丅
丂傑偨丄抧堟偵偍偄偰偼丄偆偮昦摍偺惛恄堛妛揑偵帺嶦偺儕僗僋偑崅偄幰偵壛偊偰丄柍怑幰丄帺塩嬈幰丄巰暿幰丄棧暿幰摍丄幮夛揑娤揰偐傜帺嶦偺儕僗僋偑崅偄幰偵懳偟偰丄暉巸揑側巟墖傪峴偆偙偲傕廳梫偱偁傞丅
丂憗婜敪尒傪娷傓偆偮昦摍偺懳嶔偲丄怱偺寬峃栤戣偵娭偡傞惓偟偄抦幆偺崙柉傊偺晛媦丒孾敪傪摨帪偵峴偆偙偲偑丄傛傝廩幚偟偨帺嶦梊杊懳嶔偲側傞偲峫偊傜傟傞丅偙偺偨傔偵偼丄曐寬強丄惛恄曐寬暉巸僙儞僞乕丄巗挰懞丄堛椕婡娭丄妛峑丄帠嬈応摍娭學婡娭偺擔崰偐傜偺楢実悇恑偑廳梫偱偁傞丅傑偨丄偆偮昦摍懳嶔側偳偺帺嶦梊杊懳嶔偑抧堟偵偍偗傞廳梫側峴惌壽戣偲偟偰埵抲偯偗傜傟傞偨傔偵偼丄抧堟偵偍偗傞寬峃偯偔傝寁夋偺嶔掕偵偁偨傝丄媥梴丒怱偺寬峃偯偔傝偵娭偡傞崁栚傪惙傝崬傓偙偲偑朷傑偟偄丅
丂(7) 怑堟偵偍偗傞懱惂偯偔傝
傾丏怑応偵偍偗傞怱偺寬峃偯偔傝懳嶔
丂帺嶦梊杊懳嶔偺壽戣偺懡偔偼丄怑応偵偍偗傞怱偺寬峃偯偔傝妶摦傪悇恑偟偰偄偔拞偱庢傝慻傓偙偲偑壜擻偱偁傝丄岠壥揑偱偁傞丅暯惉12擭搙偵媽楯摥徣偑偲傝傑偲傔偨乽帠嬈応偵偍偗傞楯摥幰偺怱偺寬峃偯偔傝偺偨傔偺巜恓乿偵偼丄帠嬈応偵偍偗傞怱偺寬峃偯偔傝懳嶔偺嬶懱揑撪梕偑傑偲傔傜傟偰偍傝丄偙偺巜恓偺晛媦偼丄憗媫偵幚巤偱偒傞帺嶦梊杊懳嶔偲偟偰廳梫偱偁傞丅偙偺巜恓偼丄帠嬈応偵偍偗傞乽怱偺寬峃偯偔傝寁夋乿傪嶔掕偡傞偲偲傕偵丄僙儖僼働傾丄儔僀儞偵傛傞働傾丄帠嬈応撪嶻嬈曐寬僗僞僢僼摍偵傛傞働傾媦傃帠嬈応奜帒尮偵傛傞働傾偵庢傝慻傓傛偆媮傔偰偄傞丅傑偨丄帠嬈応偵偍偗傞怱偺寬峃偯偔傝懳嶔偺悇恑偵摉偨偭偰偼丄怱偺寬峃栤戣偺摿惈丄楯摥幰偺僾儔僀僶僔乕偺曐岇丄楯摥幰偺堄巚偺懜廳媦傃恖帠楯柋娗棟晹栧偲偺楢実偵棷堄偡傞偙偲偑廳梫偱偁傞偲偝傟偰偄傞丅
丂偙傟傑偱丄娗棟娔撀幰嫵堢傗嶻嬈曐寬僗僞僢僼偵傛傞揔愗側懳墳摍偵傛傝丄楯摥幰偺帺嶦傪杊巭偟摼偨帠嬈応偺帠椺偑偁傞偙偲丄傑偨丄楯摥幰偺帺嶦偵娭偟丄帠嬈応偺娗棟幰傗忋巌偺攝椂晄懌傪巜揈偡傞柉帠嵸敾帠椺偺懚嵼摍偐傜傕丄儔僀儞傗僗僞僢僼偵傛傞働傾偼帺嶦梊杊偵桳岠偱偁傞偲峫偊傜傟丄帠嬈応偵偍偗傞怱偺寬峃偯偔傝懳嶔偼帺嶦梊杊偵傕岠壥偑偁傞偲峫偊傜傟偰偄傞丅
丂側偍丄楯摥幰偺帺嶦梊杊懳嶔偵偮偄偰偼丄怱偺寬峃偯偔傝懳嶔偺拞偱傕嬞媫惈偑崅偄偙偲偐傜丄暯惉13擭12寧偵乽怑応偵偍偗傞帺嶦偺梊杊偲懳墳乿偑丄岤惗楯摥徣偵傛傝偲傝傑偲傔傜傟偰偍傝丄偦偺晛媦孾敪傪恾傞偙偲傕廳梫偱偁傞丅
丂傑偨丄楯摥幰屄恖偺怱偺寬峃偯偔傝偵傕攝椂偟偨帠嬈応偺娗棟偺偁傝曽傪専摙偡傞偙偲傗丄怑応偱偺摨椈丒忋巌偲偺鉐傪偮偔傝偁偘偰偄偔偙偲偵壛偊丄壠懓偵傛傞巟墖傕帺嶦梊杊傪娷傔偨怱偺寬峃偯偔傝傪悇恑偡傞偵偁偨偭偰廳梫偱偁傞丅
僀丏怱偺寬峃偯偔傝寁夋偺嶔掕偲悇恑
丂怱偺寬峃偯偔傝懳嶔傪悇恑偡傞偵摉偨偭偰偼丄帠嬈応偵偍偗傞怱偺寬峃偯偔傝懱惂偺惍旛摍傪撪梕偲偡傞怱偺寬峃偯偔傝寁夋偺嶔掕偲悇恑偑廳梫偱偁傞丅寁夋偵偼丄怱偺寬峃偯偔傝偵娭偡傞怑応偺尰忬偲偦偺栤戣揰傪柧妋偵偡傞偲偲傕偵偦偺栤戣揰傪夝寛偡傞嬶懱揑側曽嶔摍傪惙傝崬傒丄怱偺寬峃偯偔傝懳嶔傪帠嬈幰帺傜偑愊嬌揑偵幚巤偡傞偙偲傪昞柧偡傞偙偲偑岠壥揑偱偁傞丅
僂丏娗棟娔撀幰傗嶻嬈曐寬僗僞僢僼摍偺抦幆丒懳墳媄弍偺岦忋
丂嶻嬈堛偺栶妱傗帒幙偺岦忋偵偮偄偰偼丄乽(1)偆偮昦摍懳嶔乿偺崁偱婰嵹偟偨偙偲偵壛偊偰丄帠嬈応偵偍偄偰傕丄娗棟娔撀幰傗嶻嬈曐寬僗僞僢僼偺帒幙岦忋偑昁梫偱偁傞丅
丂擔忢揑偵楯摥幰偲愙偡傞娗棟娔撀幰偼丄晹壓偺怱偺寬峃栤戣偵偄偪憗偔婥偯偒丄懳墳偡傞偙偲偑偒傢傔偰廳梫偱偁傞丅偙偺偨傔丄娗棟娔撀幰偼丄怱偺寬峃偯偔傝偵偮偄偰偺惓偟偄抦幆偲杮恖偵懳偡傞惓偟偄懳張曽朄傪恎偵偮偗傞偙偲偑昁梫偱偁傞丅傑偨丄嶻嬈曐寬僗僞僢僼偼丄楯摥幰偺僗僩儗僗傗怱偺寬峃栤戣傪攃埇偟丄揔愗偵憡択丒巟墖傪峴偆偙偲偑廳梫偱偁傞丅壛偊偰丄娗棟娔撀幰偵懳偡傞憡択丒巟墖傗怑応娐嫬偺攃埇丄昡壙丄夵慞摍傪恾傞偙偲傕廳梫偱偁傞丅
丂娗棟娔撀幰傗嶻嬈曐寬僗僞僢僼摍偺抦幆傗懳墳媄弍偺岦忋偺偨傔偵偼丄尋廋傗僷儞僼儗僢僩摍偵傛傞忣曬採嫙摍傪幚巤偡傞偙偲偑昁梫偱偁傞丅傑偨丄帠嬈応偵傛偭偰偼丄嶻嬈曐寬僗僞僢僼偺恖悢偑廫暘偱側偄応崌傕偁傝丄幙検偲傕偵廩幚偑昁梫偱偁傞丅
僄丏怑応暅婣偺巟墖
丂怱偺寬峃栤戣偵傛傝媥嬈偟偨楯摥幰偑怑応暅婣偡傞嵺丄嵞敪偺梊杊偑峴傢傟丄墌妸側怑応揔墳偺偨傔偺攝椂偑側偝傟傞偙偲偑廳梫偱偁傞丅偙偺偨傔丄愱栧壠偵傛傞巟墖摍偁傞傋偒巟墖懱惂偺専摙傪峴偆偙偲偑昁梫偱偁傞丅
僆丏帠嬈応奜偺怱偺寬峃偯偔傝憡択懱惂偺惍旛
丂帠嬈応撪偺憡択懱惂偺廩幚偵壛偊丄僾儔僀僶僔乕偵攝椂偟偨帠嬈応奜偺怱偺寬峃偯偔傝憡択懱惂傪惍旛偡傞偙偲偑廳梫偱偁傞丅楯嵭昦堾丄嶻嬈曐寬悇恑僙儞僞乕丄抧堟嶻嬈曐寬僙儞僞乕丄俤俙俹乮廬嬈堳巟墖僾儘僌儔儉乯摍偺偦傟偧傟偺栶妱丒摿惈偵墳偠偰帠嬈応傪岠壥揑偵妶梡偱偒傞傛偆側嵼傝曽偺専摙偑昁梫偱偁傞丅摿偵丄擔杮偺楯摥幰偺栺俁暘偺俀偼丄嶻嬈堛偺慖擟媊柋偺側偄彫婯柾帠嬈応偱摥偄偰偍傝丄偙傟傜傪娷傔拞彫婯柾帠嬈幰摍偵偍偄偰偼丄怱偺寬峃偯偔傝懳嶔偺偨傔偺恖嵽妋曐偑崲擄側応崌偑懡偄偙偲偐傜丄帠嬈応奜偺怱偺寬峃偯偔傝懳嶔傪幚巤偡傞娭學婡娭傪桳岠妶梡偱偒傞傛偆偵丄僷儞僼儗僢僩摍傪棙梡偟偨廃抦揙掙偲擔崰偐傜偺娭學偯偔傝偑廳梫偱偁傞丅偙偆偟偨帠嬈応偵偍偗傞怱偺寬峃偯偔傝傪帠嬈応撪偁傞偄偼帠嬈応奜偐傜巟墖偡傞愱栧壠偺梴惉傕昁梫偱偁傞丅
丂(8) 抧堟偲怑堟偺楢実抧堟偲怑堟偺娫偵愗傟栚偑側偄傛偆丄杮恖偺椆夝偵婎偯偄偨巟墖傪峴偆懱惂偑廳梫偱偁傞丅抧堟偩偗丄偁傞偄偼丄怑堟偩偗偱偼懳墳偱偒側偄応崌傕偁傝丄偦傟偧傟偺栶妱傪柧妋偵偟偨忋丄摿惈傪惗偐偟丄曗偄崌偄丄楢実偡傞偙偲偱偒傔嵶偐偄岠壥揑側懳嶔偑偱偒傞偲峫偊傞丅
乮俀乯帣摱丒巚弔婜偵偍偗傞棷堄帠崁
丂(1) 怱偺寬峃栤戣偵娭偡傞愱栧揑側憡択丒巟墖懱惂偺廩幚
丂帣摱巚弔婜惛恄堛椕偺愱栧壠偼丄帣摱丒巚弔婜偺怱偺寬峃栤戣偵娭偟丄愱栧揑棫応偐傜嬶懱揑側懳墳傪峴偄丄傑偨丄妛峑丄帣摱憡択強丒惛恄曐寬暉巸僙儞僞乕摍偺抧堟偺婡娭偐傜偺徯夘愭偲偟偰廳梫側栶妱傪帩偮丅
丂偟偐偟丄帣摱巚弔婜惛恄堛椕偺愱栧壠妋曐偼丄廫暘偲偼尵偊側偄丅傑偨丄帣摱惛恄壢偺壢柤昗炘偑擣傔傜傟偰偍傜偢丄戝妛偱偺島嵗愝抲偑彮側偄摍丄帣摱惛恄壢堛椕傪悇恑偡傞懱惂偼廫暘偱側偄丅巕偳傕偺擖堾帯椕偵偼丄敪払偺曐忈丄嫵堢偺曐忈偺帇揰偑昁梫偱偁傞偑丄嫵堢巤愝偑晅抲偝傟偰偄傞帣摱偺惛恄壢擖堾巤愝偼丄慡崙偱19僇強偲彮側偄尰忬偱偁傞丅帣摱巚弔婜惛恄堛椕偺愱栧壠偺憹壛丄偙傟傜愱栧壠偲堦斒彫帣壢堛傗惛恄壢堛摍偲偺楢実摍偵傛傝丄帣摱巚弔婜惛恄堛椕偺幚巤懱惂傪廩幚偡傞偙偲偑昁梫偱偁傞丅
丂(2) 妛峑偵偍偗傞憡択丒巟墖懱惂偺廩幚
丂帣摱惗搆偑帺嶦偺婋尟傪書偊傞摍丄怱偺寬峃栤戣偑惗偠偨応崌丄妛峑丄帣摱惗搆傪庢傝姫偔娐嫬偵偍偄偰傕丄扴擟傗梴岇嫵桜偺憡択丒巟墖懱惂偺廩幚傗僗僋乕儖僇僂儞僙儔乕偺攝抲傪愊嬌揑偵恑傔傞摍丄婥寉偵憡択偱偒丄偙傟偵揔愗偵懳墳偱偒傞傛偆偵偡傞偙偲偑廳梫偱偁傞丅傑偨丄惛恄壢堛偑妛峑堛傗僗僋乕儖僇僂儞僙儔乕偲偟偰妶桇偡傞偙偲傕廳梫偱偁傞丅
乮俁乯 揹榖偵傛傞婋婡夘擖偺廩幚
丂乽偄偺偪偺揹榖乿摍丄帺嶦傪峫偊偰偄傞恖偑24帪娫憡択偱偒傞丄愱梡偺揹榖憡択偼旕忢偵廳梫偱偁傞丅帺嶦傪峫偊偰偄傞恖傪巚偄偲偳傑傜偣丄偝傜偵丄娭學婡娭傪揔愗偵徯夘偡傞偙偲偵傛傝丄帺嶦梊杊偵婑梌偟偰偄傞丅揔愗側憡択懳墳傪峴偆偨傔偵偼丄憡択堳偺妋曐丄梴惉尋廋摍偵傛傞帒幙偺岦忋偲偲傕偵丄娭學婡娭偲偺擔崰偐傜偺楢実偑廳梫偱偁傞丅傑偨丄憡択妶摦偺峀曬帺懱偑丄崙柉偵懳偡傞晛媦丒孾敪岠壥傕帩偮偨傔丄帺嶦梊杊偵偮偄偰岠壥揑偱偁傞偲峫偊傜傟傞丅
乮係乯 庤抜偐傜傒偨帺嶦梊杊
丂帺嶦傪梊杊偡傞偨傔丄寶抸傗嬻娫偺娤揰偐傜帺嶦偺庤抜偵懳偟偰懳嶔傪島偢傞偙偲傕廳梫偱偁傞丅椺偊偽丄墂偱偺旘傃崬傒帺嶦傪杊巭偡傞偨傔偵丄儂乕儉丒僪傾偺愝抲傗偙傟偵弨偢傞傕偺偺愝抲偑偁傞丅偟偐偟丄鉶巰傗旘傃崀傝偵傛傞帺嶦偺梊杊偵娭偟偰傕寶抸傗嬻娫偺娤揰偩偗偱側偔恖偲偺娭傢傝傗怣棅娭學偺娭梌偑廳梫偱偁傞偲曬崘偝傟偰偍傝丄憤崌揑側帺嶦梊杊懳嶔偲偺堦懱揑側庢慻偑昁梫偱偁傞偙偲偼偄偆傑偱傕側偄丅
係丏 帠屻懳嶔丂乣帺嶦枹悑幰傗帺嶦枹悑幰丒巰朣幰偺壠懓丄桭恖摍偺廃埻偺幰偵懳偡傞憡択丒巟墖乣
丂(1) 昁梫惈
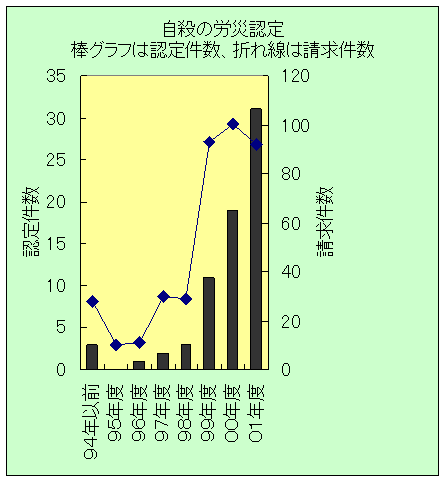
丂20嵨枹枮偺帺嶦巰朣幰偺堚帣悢偼暯惉12擭偱栺俋枩恖偲尵傢傟偰偍傝丄偦偺悢偼嬤擭丄媫憹偟偰偄傞丅帺嶦偵傛傝堚偝傟偨壠懓丒桭恖摍偼丄怱偵怺偄彎傪晧偄丄嵟埆偺応崌丄乽屻捛偄帺嶦乿傗乽孮敪帺嶦乿偑婲偙傞偙偲傕偁傞丅偟偨偑偭偰丄偙傟傜堚偝傟偨壠懓丄桭恖摍偵懳偡傞憡択丒巟墖偼嬌傔偰廳梫偱偁傞丅
丂帺嶦巰朣幰偺悢攞偐傜悢廫攞偲偄傢傟傞帺嶦枹悑幰偵偍偄偰傕丄媬媫堛椕尰応偲惛恄壢堛摍偲偺楢実偑廳梫偱偁傝丄傑偨丄壠懓丒桭恖摍傊偺塭嬁偼旕忢偵戝偒偄偙偲偐傜丄憡択丒巟墖偺廩幚偑昁梫偱偁傞丅
丂乽孮敪帺嶦乿偲偼丂乮崅嫶徦桭埾堳丗乽孮敪帺嶦乿乯
丂帺嶦偑扨撈偱惗偠傞偽偐傝偱側偔丄帪偵暋悢偺恖乆偵傛傞帺嶦偑婲偒傞偙偲偑偁傝丄偙偺尰徾偼孮敪帺嶦(clustered suicide)偲屇偽傟偰偄傞丅孮敪帺嶦偵偼丄楢嵔帺嶦乮嫹媊偺孮敪帺嶦乯丄廤抍帺嶦丄帺嶦柤強偱偺帺嶦摍偑娷傑傟傞偑丄偙傟傜偑暋嶨偵慻傒崌傢偝偭偰惗偠傞応崌傕偁傞丅
丂(2) 抧堟摍偵偍偗傞憡択丒巟墖懱惂
丂戝愗側壠懓傪帺嶦偱朣偔偝傟偨堚帣偺曽乆偑丄桬婥傪傕偭偰岞偺応偱帺傜偺懱尡傪岅傝巒傔偰偄傞丅偙偺傛偆側妶摦偵傛傝丄堚偝傟偨壠懓丄桭恖丄怑応偺摨椈摍偵懳偡傞巟墖懱惂偵偮偄偰丄傛偆傗偔幮夛揑側娭怱偑岦偗傜傟傞傛偆偵側偭偰偒偨丅偟偐偟丄傑偩帺嶦栤戣傪僞僽乕偲偡傞孹岦偼嫮偔丄帺嶦偱壠懓丄桭恖摍傪朣偔偟偨偙偲偺恏偝傪恖偵榖偣偢丄堦恖偱書偊偰偄傞尰忬偑偁傞偙偲傕帠幚偱偁傞丅抧堟摍偺憡択婡娭傗堛椕婡娭偵偍偄偰丄惛恄壢堛傗椪彴怱棟媄弍幰摍偑拞怱偲側偭偰丄帺嶦巰朣幰偺壠懓丄桭恖摍偵懳偟怱偺働傾傪峴偆偙偲偑廳梫偱偁傞丅偁傢偣偰丄憡択婡娭偵偍偄偰丄堚偝傟偨壠懓丄桭恖摍偑婥寉偵憡択偱偒傞偙偲傪丄晛媦丒孾敪偡傞偙偲傕廳梫偱偁傞丅
丂(3) 帣摱丒巚弔婜偵偍偗傞棷堄帠崁
丂妛峑摍帣摱惗搆傪庢傝姫偔娐嫬偵偍偄偰丄晄岾偵偟偰帺嶦偑婲偒偨応崌丄廃傝偺帣摱惗搆偵懳偡傞嫮偄怱棟揑塭嬁偑峫偊傜傟傞偙偲偐傜丄偙傟傪寉尭偡傞偙偲偼廳梫揑壽戣偱偁傞丅偙偺怱棟揑塭嬁偼丄屄乆偺帣摱惗搆偵傛偭偰堎側傞偨傔丄屄暿偵偒傔嵶偐側巟墖傪峴偆偙偲偑朷傑傟傞丅傑偨丄帣摱惗搆偼丄棳峴偵塭嬁偝傟傗偡偔丄乽屻捛偄帺嶦乿傗乽孮敪帺嶦乿偑敪惗偟傗偡偄偲偄傢傟偰偄傞丅偦偺偨傔丄枩偑堦丄帺嶦偑婲偒偨応崌偺嬶懱揑側懳墳嶔偵偮偄偰丄奀奜偺摦岦傗條乆側尋媶惉壥傪摜傑偊丄椺偊偽儅僯儏傾儖壔摍傕娷傔偰専摙偺忋丄偦偆偟偨惉壥傪妛峑摍偵偍偄偰晛媦丒孾敪傪峴偆偲偲傕偵丄扴擟丄梴岇嫵桜摍偑拞怱偲側偭偰憡択懱惂偺廩幚傪恾傞偙偲偑昁梫偱偁傞丅
俆丏 偦偺懠
乮侾乯 曬摴丒儊僨傿傾偵朷傑傟傞偙偲
丂惛恄幘姵傗惛恄堛椕偵懳偡傞曃尒偑崻嫮偔巆偭偰偍傝丄怱偺寬峃栤戣傪書偊傞幰偑婥寉偵惛恄壢堛摍傪庴恌偱偒傞忬嫷偵側偄偲尵傢傟偰偄傞丅偙偺偨傔丄曬摴婡娭偵偍偄偰偼丄惛恄幘姵傗惛恄堛椕偵懳偡傞曃尒傪彆挿偡傞偙偲偺側偄傛偆側揔愗側曬摴偵搘傔偰偄偨偩偄偨偄丅
丂堦恖偺帺嶦偺寢壥丄偦傟偵塭嬁傪庴偗偨暋悢偺幰偺帺嶦偑桿敪偝傟傞応崌乮孮敪帺嶦乯偑偁傝丄偙傟偼丄曬摴偺巇曽偵傛偭偰偼丄偝傜偵奼戝偡傞壜擻惈偑偁傞丅夁嫀偵傕丄桳柤恖偺帺嶦偺曽朄傗応強丄屻捛偄帺嶦偺敪惗摍偑丄徻嵶偐偮僙儞僙乕僔儑僫儖偵曬摴偝傟丄偦偺屻丄帺嶦偑媫憹偟偨椺偑暋悢曬崘偝傟偰偄傞丅摿偵丄帣摱丒巚弔婜偺帺嶦偵偮偄偰偼丄偙偆偟偨儕僗僋偑崅偄偲偺巜揈偑偁傝丄娭學幰偵偼棷堄偟偰偄偨偩偒偨偄丅
丂堦曽丄儊僨傿傾偼丄崙柉偵懳偟偰戝偒側塭嬁椡傪傕偮偨傔丄揔愗側曬摴偵傛偭偰丄帺嶦梊杊偵戝偒側椡傪敪婗偱偒傞偲峫偊傜傟傞丅帺嶦偺僒僀儞傊偺婥偯偒曽丄偦偺嵺偺懳墳偺巇曽丄憡択婡娭摍帺嶦梊杊偺偨傔偵桳梡側忣曬傪曬摴偡傞傛偆丄帺嶦梊杊傪峫椂偟偨帺嶦曬摴偺偁傝曽偵棷堄偟偰偄偨偩偒偨偄丅
丂嵟嬤偱偼丄僀儞僞乕僱僢僩偺晛媦偵傛傝丄帺嶦梊杊偵娭偡傞傕偺偐傜帺嶦傪懀偡傕偺偵帄傞傑偱乽帺嶦乿娭楢僒僀僩偑懡悢懚嵼偡傞丅僀儞僞乕僱僢僩忋偵偍偗傞條乆側帺嶦娭楢忣曬偵傕棷堄偟偰偄偨偩偒偨偄丅
乮俀乯 帺嶦偺幮夛宱嵪揑塭嬁
丂嬤擭偺帺嶦偺媫憹偺尨場偺堦偮偵宱嵪丒惗妶栤戣偑偁傞偲峫偊傜傟傞偙偲偐傜丄帺嶦梊杊懳嶔偵偼丄宱嵪忬嫷摍偺娤揰傕峫椂偡傞昁梫偑偁傞丅偟偐偟丄宱嵪偺曄壔偑婲偙傞埲慜偵僗僩儗僗傪梊杊偱偒傞傛偆側怱偺寬峃偯偔傝懳嶔傪峴偆偙偲偱丄宱嵪丒惗妶栤戣偑帺嶦偵偮側偑傞婋尟惈傪彫偝偔偡傞壜擻惈偑偁傞偲巜揈偝傟偰偍傝丄宱嵪巤嶔偺塭嬁傕姩埬偟偰憤崌揑側懳嶔傪峴偆偙偲偵傛傝丄偝傜偵戝偒側岠壥傪婜懸偱偒傞丅
乮俁乯 帺嶦梊杊懳嶔偺悇恑
丂帺嶦偼丄崙柉偺寬峃偵娭偡傞栤戣偱偁傞偲摨帪偵幮夛忬嫷偵傕戝偒偔塭嬁傪庴偗傞偙偲偐傜丄尰峴偺懳嶔傪揔媂昡壙偟丄幚懺偵墳偠偨懳嶔傪幚巤偡傞偙偲偑廳梫偱偁傞丅偦偺偨傔偵偼丄傑偢丄摉柺偺帺嶦偺摦岦傪徻嵶偵攃埇偟丄偝傜偵宲懕揑側挷嵏尋媶丄忣曬廂廤丄帠嬈偺岠壥偺昡壙摍傪幚巤偡傞偙偲偑昁梫偱偁傞丅傑偨丄墌妸偐偮岠壥揑偵懳嶔傪悇恑偡傞偨傔丄奺庬娭學婡娭丒抍懱丄崙媦傃抧曽岞嫟抍懱摍偑嬞枾側楢実傪恾傞偙偲偑昁梫偱偁傞丅偝傜偵丄懳嶔偺悇恑偵偼丄奺庬偺挷嵏尋媶丄憡択懱惂偺惍旛丄忣曬敪怣丄帺嶦梊杊懳嶔偺採埬摍傪堦妵偟偰峴偆偄傢備傞乽帺嶦梊杊僙儞僞乕乿婡擻偑昁梫偱偁傞丅
徠夛愭
岤惗楯摥徣幮夛丒墖岇嬊忈奞曐寬暉巸晹惛恄曐寬暉巸壽
怱偺寬峃偯偔傝懳嶔姱丂怉揷乮撪慄俁侽俆俁乯
堛椕戞擇學丂愳搰丒懞堜乮撪慄俁侽俇俈乯
俿俤俴丂侽俁亅俆俀俆俁亅侾侾侾侾乮戙昞乯
俥俙倃丂侽俁亅俁俆俋俁亅俀侽侽俉